| 後期高齢者医療制度の主な問題点 |
| ■後期高齢者医療制度の問題点 |
| ■1)高齢者&国民の負担について |
| □ |
保険料の新たな負担 |
| □ |
保険料自動引き上げ |
| □ |
資格証明書の発行 |
| □ |
公費負担の対象から除かれる |
| □ |
保険料減免が困難 |
|
| ■2)医療保険制度&診療報酬について |
| □ |
75歳で区切る「差別医療」の導入 |
| □ |
健康の保持増進は努力規定 |
| □ |
高齢者医療は劣悪な内容に |
| □ |
寿命が長いとペナルティー |
|
| ■3)医療提供体制について |
| □ |
高齢者の選択権に制限 |
| □ |
登録「かかりつけ医」に定数 |
|
| ■4)終末期医療のあり方について |
| □ |
財政優先で決められる |
| □ |
医療から介護保険への誘導 |
|
| ■5)後期高齢者医療広域連合について |
| □ |
高額医療費の申請償還 |
| □ |
当事者の声が届かない |
| □ |
不平等な事務費の均等割 |
| □ |
「医療費削減」を競わせる |
| □ |
現役世代への特定保険料の負担 |
|
|
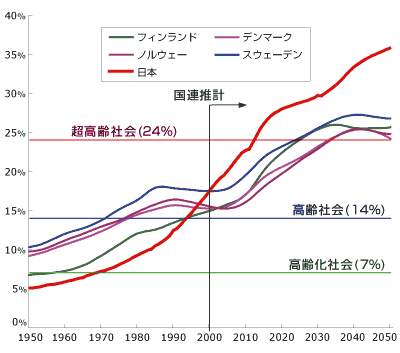
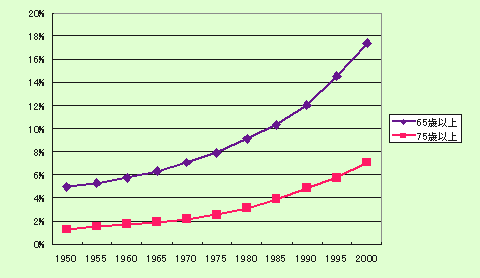
| 後期高齢者(75歳以上)の保険料が増えます |
新制度では、高齢者を65〜74歳の「前期高齢者」と75歳以上の「後期高齢者」とに分け、後期高齢者の独立した保険制度を設立し新たに保険料を徴収しようとしています。
たとえば一般的なサラリーマンの息子さんの扶養になっているAさん(76歳)の場合、従来は保険料の負担が0円であったのに対して、新制度では平均で年間
7万2千円(1ヶ月で6千 円)の負担が直接高齢者自身にかかってくることになります。しかも、年金からの天引きが実施され、現在2ヶ月毎に天引きされている介護保険料と合わせると、1ヶ月約
1 万円が毎月年金から天引きされることになります。しかも、現役でサラリーマンとして働いている人が75歳になれば、その扶養家族も新たに国民健康保険に加入しなければならず、国民健康保険料が丸まる負担増となります。
考えもみて下さい。現在国民年金の平金額は月4万6千円ですが、そこから新たに1万円の保険料を徴収されたら高齢者の生活は一体どうなってしまうのでしょうか。また、この天引きによって「分納誓約」や「納付猶予」の相談もできなくなります。一方的な天引きは生きることのできない高齢者を多数生み出すことになる恐れがあります。
なお、これまで扶養家族となっていたために保険料負担がゼロの人(厚生労働省の推計では約200万人)には激変緩和措置として保険料が2年間は半額になる措置が取られることになっていますが、何れにせよ新たな負担には変わりありません。
|
| 70〜74歳までの窓口負担も増えます |
75歳(※一定の障害のある方や寝たきりの人、人工透析患者は65歳)以上の高齢者ばかりでなく、新制度では70〜74歳の前期高齢者の方の窓口負担すら従来の1割から2割になりました。
たとえば、(1)糖尿病で月1回通院中のBさん(73歳)の場合は、従来は月2,440円の治療費が、新制度では月4,880円と倍額(※年間で29,280円の負担増)になり、また、(2)腰痛リハビリで月4回通院中(1回290円)のCさん(70歳/一定所得者)の場合は、従来は月2,320円の治療費が、新制度では月3,680円と1,360円の増額(※年間で16,320円の負担増)になります。
|
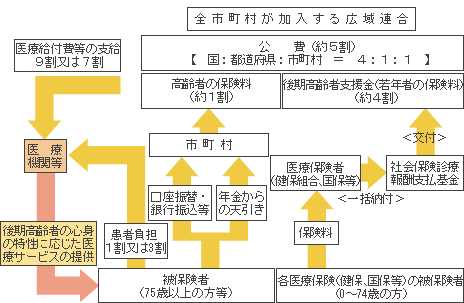
| 高額療養費の上限が引き上げられて現役世代も負担増になります |
医療保険では、重病になった時でも「これ以上は負担しなくて済む」ラインがあり、所得によって自己負担額の上限が決められています。これを「高額療養費制度」と言うのですが、新制度ではこの上限額が引き上げられて24万1千円から26万7千円になります。
たとえば従来では24万1千円以上治療費がかかった場合はその超過額に対して1%の金額のみを負担すればよかったのですが、その上限額が2万6千円も負担増になる仕組みです。元々高額な治療費なので、一般の人ならばこれでもよいかも知れませんが、年金しか収入のない高齢者にとってはこれでも大変な出費と言わざるを得ません。
|
| 長期入院の場合、食費・居住費が新たに徴収されます |
昨年の10月から介護保険の施設では食費・居住費(=ホテルコスト)徴収が始まりましたが、新制度では、これを医療型療養病床でも新たに取り入れようといています。
たとえば脳梗塞後、療養病棟に長期入院しているDさん(85歳)の場合、従来は〔療養費40万×10%+食事代2万4千円=6万4千円〕だったのに対して、新制度では〔療養費40万×10%+食事代・調理コスト4万6千円+居住費1万円=9万6千円〕と、一気に3万2千円の負担増になってしまいます。
ちなみに政府の主張では、「自宅で療養している人は食費や水道光熱費を払っているのだから入院した人も支払うべきで、これも公平のために行なう」と言うのですが、入院する際に自宅を処分して入院する人はいないことは誰でも分かるように、新制度でも入院中も自宅の家賃や水道光熱費を払うのですから、これでは2重払いになってしまいます。
|
| 2年毎に保険料が自動的に引き上げられる可能性があります |
後期高齢者が増え、さらに医療給付費が増えれば、新医療制度では“保険料値上げ”か“医療給付内容の劣悪化”かという、そのどちらを取っても高齢者は「痛み」しか選択できない仕組みになっています。
たとえば2年毎に保険料の見直しが義務付けられ、各広域連合の医療給付費の総額をベースにして、その10%は保険料を財源にする仕組みとなっています。さらに後期高齢者の人数が増えるのに応じてこの負担割合も引き上がる仕組みです。これらのことが受診抑制につながることにもなり、高齢者のいのちと健康に重大な影響をもたらすことが懸念されてなりません。
|
| 独自の保険料減免が困難になります |
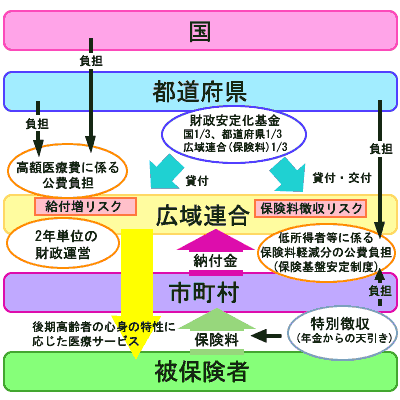
保険料は「後期高齢者医療広域連合」の条例で決めてゆくことになりますが、関係市町の負担金や事業収入、国及び県の支出金、後期高齢者交付金からなる運営財源はあるものの、一般財源を持たない「広域連合」では独自の保険料減免などの措置が困難になってくることは火を見るよりも明らかです。
また、これまでは地域の医療体制や被保険者の健康状態の違いが反映した自治体毎の医療保険制度であったために、保険料水準には自ずから違いがありましたが、県内統一の保険料になれば、大都市部と山間部での医療体制の大きな相違等で新たな医療格差が発生する恐れが強くなります。
|
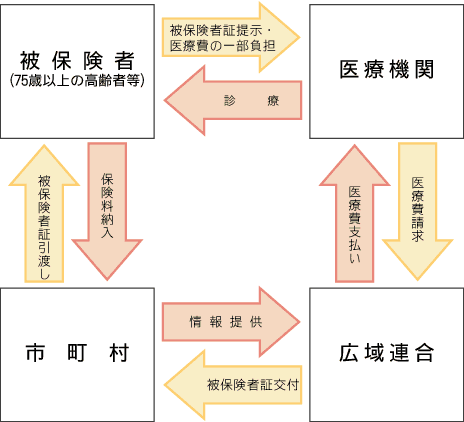
| 社会保障が低所得者を排除します〜現行制度にない厳しい資格証明書の発行〜 |
保険料を年金天引き(特別徴収)ではなく現金で納める(普通徴収/政府の試算では2割と見込まれている)人にとっては、一回でも保険料を滞納すれば「保険証」から「資格証明書」に切り替えられ、「保険証」を取り上げられてしまいます。さらに、特別な事情なしに納付期限から1年6ヶ月間保険料を滞納すれば保険給付の一時差し止めの制裁措置もあると言います。これは、年金収入の少ない低所得者への相当に厳しいペナルティだと言わざるを得ません。
先にも書いたように、月1万5千円以上の年金受給者は医療費が年金から天引きされるので、元々滞納しようがありません。滞納が生まれるのは1万5千円未満の僅かな年金受給者です。すなわち、この制度では低所得者ほど医療を受ける権利が奪われることになるのです。そして、資格証明書を発行されると保険が効かなくなり、いったん全額自費で払う必要があります。従ってこの新制度では、〔病気で医療機関にかかる→医療費がかかって保険料が払えない→資格書を出されてさらに医療が遠のく〕という悪循環を必然的に生み出すことになります。恐ろしいことに、新医療制度は社会保障制度が低所得者を排除する仕組みなのです。
何れにせよ、従来の制度で高齢者に対しては資格証明書発行の対象から外してきたことと比べると問答無用な冷厳なシステムだと言わざるを得ないでしょう。ここからも、新制度がお年寄りに優しいどころか如何に冷たい医療制度であるかよく理解できます。
|
| 給付を切りつめる「差別医療」の導入 |
新制度では、医療機関に支払われる診療報酬は他の医療保険と別建ての「包括定額制」とし、「後期高齢者の心身の特性に相応しい診療報酬体系」を名目に診療報酬を引き下げ、受けられる医療に制限を設ける方向を打ち出しています。厚生労働省から示されているのは、主な疾患や治療方法毎に通院と入院とも包括定額制(※たとえば「高血圧症の外来での管理は検査・注射・投薬などを全て含めて1カ月○○円限り」と決めてしまう方法)の診療報酬を導入する考えです。また、国保中央会では昨年12月、後期高齢者を対象とした「かかりつけ医」の報酬体系を導入し、「登録された後期高齢者の人数に応じた定額払い報酬」とし、「医療機関に対するフリーアクセス(※『いつでも、誰でも、どこへでも』)の中の『どこへでも』をある程度制限」することを提言しました。
なお、新制度では「後期高齢者の心身の特性等に相応しい診療報酬体系を構築する」としていますが、何れにせよこれは、高齢者にかかる医療費を抑制するための「医療内容の劣悪化」と「差別医療」につながる恐れがあります。
|
| 世界にも例がない「包括払い」で医療を制限 |
上でも述べたように、厚生労働省が診療報酬の「出来高払い」に代えて「包括払い」を検討し、高齢者の医療を制限しようとしていることはとても大きな問題です。診療報酬とは病院や診療所などで行なう医療や検査、投薬などに対する医療保険上の支払い額ですが、分かりやすく言えば、これは「何をやっても同じ額」というのが診療報酬の包括払いのシステムです。つまりこれは、病院や診療所からすれば検査や手当などをやればやるほど赤字になる仕組みで、「病院に来ないでくれ」と患者が病院側から断わられる可能性がこれでさらに高まることにました。
特に入院医療は深刻になりそうです。長期にわたる治療が必要な慢性疾患患者は必然的に高齢者に多いわけですが、当然のこととして、「包括払い」になれば医療費の嵩む高齢者が病院から敬遠されかねないことになり、入院患者も病院から追い出さることにつながります。たとえば数年前になりますが、「終末期の適切な評価とは何か?」と聞かれた厚労省のある医療課長が「家で死ねっていうこと」「病院に連れて来るな」と語ったそうですが、「入院患者を病院から追い出せば医療費は安くすむ」という考えがここに如実に現われていると言ってよいでしょう。
ちなみに、全国腎臓病患者協議会は「高齢者の透析の受け入れ先がなくなり、透析医療が危機に陥るのでないか」と懸念を強めているそうです。透析患者にとって透析は命綱ですが、後期高齢者の医療費が将来さらにふくらんでくれば、「75歳以上は透析を制限する」「インシュリンの注射もほどほどに」ということにもなりかねません。
何れにせよ、年齢で医療に「差別」を持ち込む制度は世界にも例がありません。
|
| 当事者の声が直接届かない |
広域連合議員の定数は制限されており、半数以上の市町から議員を出すことが出来ません。その議員は各市町の長及び議会の議員の中から選ばれることとなっており、しかも広域連合の会議は半年に1日程度とされています。これでは、当事者である後期高齢者の意見を直接的に反映できる仕組みとしては極めて不充分なものと言わざるを得ません。国保料値下げなどの住民の声が伝わらないことが危惧されます。
しかも、広域連合には一般財源がなく、自治体の一般財源から減免に当てることも禁止されています。その上、広域連合で独自の減免制度をつくって赤字が出た場合、国の交付金が減らされるペナルティまであるです。新制度では、このように住民との関係が遠くなる一方で、国に対しては「助言」の名を借りた介入や「財政調整交付金」を使った誘導など大きな指導権限を与えています。このままでは、広域連合が国言いなりの「保険料取立て・給付抑制」の出先機関になる恐れがあります。
|